| huozm32831 | 2026-05-14 16:27 |
|
楼下小区的刘阿姨,58岁,血压高了七八年。她有个“雷打不动”的习惯:每到天气转凉,就爱炖一锅羊肉汤。可去年体检后,家里人一句“高血压就别吃羊肉了”,把她吓得筷子都不敢伸。 她憋了两个月,实在馋,悄悄问门诊医生:“我到底能不能吃?是不是一口都不能碰?”医生没有马上回答,而是先看了她的饮食记录和血压曲线,反问了一句:“你不吃羊肉后,血压就更稳了吗?”刘阿姨愣住了。  很多人把“高血压”和“羊肉”直接画上对立号,但真实情况常常不是“能不能吃”,而是“怎么吃、吃多少、和什么一起吃”。 羊肉再次受关注,不是因为它“神奇降压”,而是越来越多营养研究提醒我们:对高血压人群来说,在合理前提下吃羊肉,身体可能收获一些被忽视的好处。问题是,这些好处能不能落到你身上,关键在细节。 很多高血压患者怕羊肉,怕的其实是“吃法”而不是“羊肉本身”。 从营养成分看,羊肉属于优质动物蛋白来源,每100克(生)大约含蛋白质17—20克,还含有维生素B族、铁、锌等微量营养素。对中老年高血压患者而言,稳定的蛋白质摄入有助于维持肌肉量,间接支持代谢与体力。  同时,羊肉并非“钠炸弹”,真正让血压波动的往往是重盐、重油、重口味烹调。比如一碗“浓味羊汤”如果加入过多盐、鸡精、酱料,钠摄入可能远超清炖版本。我国膳食指南建议成人每日食盐不超过5克,而不少人一顿就能吃进接近一半甚至更多。 另外,羊肉不同部位脂肪差异很大。瘦羊肉脂肪相对可控,但肥瘦相间或加工羊肉制品(如腌制、火锅丸类)饱和脂肪和钠含量明显更高。 高血压管理强调“总膳食结构”,不是单盯一种食材。换句话说,清炖瘦羊肉+蔬菜+主食定量,和“高盐羊汤+蘸料+酒精+熬夜”对血压的影响,根本不是一回事。 如果吃法得当,不少高血压患者在一段时间内,确实可能看到这几方面的积极变化: 其一,饱腹感更稳,有助于减少高盐零食和夜宵。 优质蛋白提升饱腹感,能减少“饿得快、加餐乱吃”的情况。临床营养管理中,蛋白摄入更均衡的人,往往更容易控制总能量和钠摄入。对部分人来说,这会让家庭血压监测曲线更平稳,尤其是晚间波动减少。 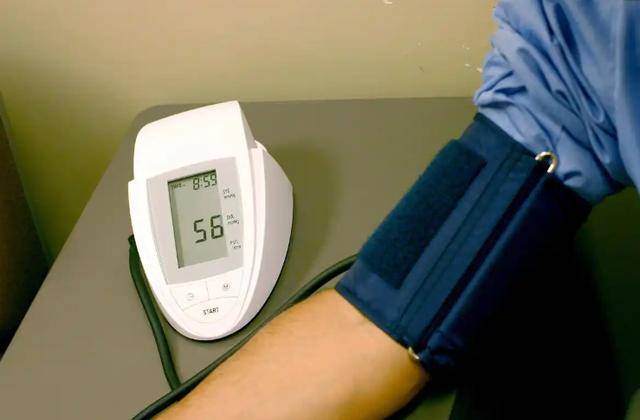 其二,肌肉状态更好,活动耐力提升。 高血压患者常合并“动得少、肌肉流失快”的问题。适量摄入瘦羊肉这类优质蛋白,配合快走等有氧运动,有助于维持肌力。肌肉是重要的代谢组织,肌量维持得更好,日常活动更轻松,长期体重管理也更有基础。体重每下降1公斤,收缩压平均可下降约1 mmHg左右(个体有差异)。  其三,铁和维生素B族补充更充分,疲乏感可能减轻。 中老年人若长期饮食单一,容易出现“吃得不少但营养密度不够”。羊肉中的血红素铁吸收率相对较好,对容易乏力、面色差的人群,合理搭配有助于改善整体营养状态。身体状态变好后,执行低盐饮食和规律运动也更容易坚持。 其四,冬季进食体验改善,反而更容易坚持“控盐饮食”。 天气冷时,很多人偏爱重口味、高油高辣。若用清炖羊肉替代部分重加工肉制品,搭配白萝卜、菌菇、绿叶菜,既满足口感,也能降低不必要的钠和添加脂肪摄入。对血压管理来说,这种“可长期坚持”的方案比短期极端忌口更现实。 医生更在意的不是你“吃不吃羊肉”,而是你是否做到以下几点: 控制量:建议一次熟羊肉约50—75克(大致一掌心),每周1—2次即可。合并肥胖、血脂异常或痛风风险人群,频次应更低,并遵医嘱个体化调整。  选对部位:优先瘦肉,少选肥瘦相间;少吃加工羊肉、涮肉卷和高盐熟食。 改良做法:以清炖、焖煮为主,少煎炸烧烤;出锅后再少量调味,更容易控盐。 搭配蔬菜:每餐蔬菜至少300克,钾摄入增加有助于血压管理;主食粗细搭配,避免“只喝汤不吃菜”。 警惕“汤比肉危险”:不少人误以为“只喝汤更养生”,却忽略汤里可能有大量钠和嘌呤。高血压合并高尿酸者尤其要少喝浓汤。 坚持监测:开始调整饮食后,连续家庭测压2—4周,观察晨起与睡前血压变化,再决定是否继续当前方案。 特殊人群先问医生:慢性肾病、严重高脂血症、急性痛风期、心衰水肿患者,不建议自行增加肉类摄入。  回到刘阿姨,她后来没有“报复性吃肉”,而是按医生建议:一周一次清炖羊肉,每次小半碗肉、多半碗菜,蘸料减半,晚饭后慢走30分钟。 67岁的刘大爷这两年总觉得腿越来越没劲,走一会儿就得歇。去年年底那会,他因为下楼梯时突然腿一软,整个人从三级台阶上摔了下去,髋部剧痛,没能站不起来。 送医后做了股骨颈骨折手术,术后虽然伤口慢慢愈合,但人却再也回不到从前了,走路还得拄拐,大多数时间他更愿意躺在床上。家里人轮流照顾,可他的精神头却一天不如一天,话也少了,饭也吃不下了。 不到半年,刘大爷就因为肺部感染和心肺功能衰竭离开了人世。家人怎么也想不通:好好的一个人,怎么摔了一跤就再也回不来了?老年人腿软、使不上劲,真的只是“老了”吗?  一、很多老人好好的,为什么摔一跤就走了? 一次跌倒,对于年轻人无伤大雅,但对老年人来说很可能是压死骆驼的最后一根稻草! 据悉,杨振宁先生在百岁生日后因一次跌倒导致脊椎骨裂,在医院住了85天,自那之后身体情况明显恶化。杂交水稻之父袁隆平先生在2021年3月不慎跌倒,当年5月就因多器官衰竭而离世。 他们的经历并非个例,据我国疾病监测系统数据显示,跌倒已经成为我国年龄>65岁的老年人因伤致死的首要原因。老年人一次偶然的跌倒,很可能会改变整个家庭的轨迹。  很多老人觉得腿没劲是“年纪到了”,其实不然。腿脚无力背后,往往是肌肉流失(肌少症)和骨骼脆弱(骨质疏松)的双重结果。肌肉是身体的“动力系统”,骨骼是“支撑系统”。当这两个系统同时出问题时,腿软、走路不稳、容易摔倒就接踵而来。而一次摔倒,可能就是一场致命打击。 在所有摔伤中,最为常见的是髋部骨折,占全身骨折的24%左右。一旦发生髋部骨折,老年人可能需要长期卧床,面临着活动能力丧失、严重并发症的风险,甚至因此而死亡。所以,在临床上又将髋部骨折称为老年人“人生的最后一次骨折”。  为什么老人一摔倒就很容易发生髋部骨折? 髋部就是我们大家常说的胯骨,连接着身体躯干和下肢,是支撑体重、实现行走、跑步、跳跃等多种活动的主要关节。 老年人由于年龄增加导致骨密度降低、肌肉萎缩,髋关节也会因此而变得特别脆弱。再加上老年人的脑功能也会衰退,走路时容易失去平衡而摔跤,而摔跤后一般会以髋部先着地,导致髋关节突发应力集中,发生骨折。严重骨质疏松的人群,身体突然发生扭转,也可能会导致髋部骨折。 骨折后老人需要长期卧床,而卧床会引发一连串的“多米诺骨牌效应”:肺部感染、下肢血栓、压疮、心肺功能下降等等,每一个都可能致命。  二、补充这4种营养素,腿脚更有力 很多老人觉得腿软是“年纪到了”,没法改变。但营养学的研究表明,合理补充关键营养素,能显著改善肌肉力量和骨骼健康。 1、蛋白质 肌肉的组成离不开蛋白质,而身体合成蛋白质的能力会随着年龄增加而减弱,再加上很多老年人年纪大了消化吸收功能不好,就更容易缺乏蛋白质了。建议老年人适当多吃瘦肉、蛋奶类、豆类等蛋白质丰富的食物,帮助身体补充蛋白质。  2、钾和镁 这两个物质是神经肌肉功能运转的必要元素,足量的钾镁可保持神经肌肉兴奋,让肢体活动变灵活。一旦体内缺乏钾镁,会让老年人出现肌无力、痉挛等症,很容易跌倒,日常可多吃香蕉、菠菜、坚果等食物来补充。 3、钙 骨骼健康和钙离不开关系,缺钙的人更容易罹患骨质疏松。老年人可适当多喝乳制品,必要时也可以遵医嘱服用钙补剂。  4、维生素D 研究发现,老年人血液内的维生素D水平与体力活动水平相关,越高的维生素D与起立行走计时测试以及握力测试表现优秀相关。这说明维生素D充足的老年人肌肉力量,相关表现会更好。 无独有偶,还有研究发现,维生素D水平与跌倒风险之间存在U型相关性。老年人最佳的维生素D水平应保持在20-40ng/mL之间,这个水平下的跌倒风险最低。补充足量的维生素D可减少体内肌肉流失、保护肌肉力量,对降低跌倒风险非常重要。  三、3个简单的动作,在家也能锻炼腿脚 老年人在身体允许的情况下,还可以适当进行运动,这几个运动对锻炼腿脚很有好处。 1、靠墙静蹲 靠墙站立,而后双脚向前迈出30cm左右,打开与肩膀同款,保持臀部与墙面接触后慢慢屈膝下蹲,尽量蹲到大腿与地面平行,小腿垂直于地面的状态。每次保持15秒,休息10秒,重复5组。 2、坐站练习 准备一把椅子,双手交叉于胸前、双脚分开与肩同宽,坐在椅子边缘,而后慢慢站起来停留2秒,再缓慢坐下。每次重复15次,做5组。 3、垫脚练习 保持双脚并拢,可以扶着墙壁或桌子保持平衡,向上抬起脚尖保持2秒后放下,重复进行。每组做15~20次,重复5组。  |
|