| huozm32831 | 2026-05-08 16:02 |
|
很多人一提到脑梗,第一个想到的就是头晕。好像只要不头晕,就可以暂时放心。可是在门诊里,医生往往会反复提醒,真正危险的不是“晕一下”,而是那些短暂、反复、却被忽视的小异常。 尤其是在脑梗真正发生之前,身体常常会给出提示,只不过这些提示不一定明显,也不一定持续时间长。在笔者看来,越是“过一会儿就好了”的症状,越需要认真对待。 首先要说的是一过性的视力障碍。很多人会突然觉得一只眼睛看东西模糊,像是有一层雾,又或者视野里突然缺了一块。几分钟之后又恢复正常,于是就当作是疲劳、用眼过度。 殊不知,这种短暂的视力异常,可能是脑部血流短时间受阻的表现。尤其是视网膜和后脑供血区域,一旦出现短暂缺血,就会出现看不清、闪光或黑影。 数据显示,在发生脑梗之前,有相当比例的患者曾出现过短暂性脑缺血发作,其中视觉异常占比并不低。换句话说,这种“过一会儿就好”的现象,可能是身体在预警。  再者,单侧视力模糊尤其需要重视。如果只是双眼疲劳,多半与用眼有关,但如果只有一侧异常,更要警惕血管问题。在笔者看来,很多人忽略了这个信号,因为它不疼,也不持续。 可正因为短暂,更容易被忽略。持续几分钟的视觉异常,往往意味着脑部某条血管暂时供血不足,而这正是脑梗的前奏。 然后是突发语言障碍。很多人会突然发现自己想说话却说不出来,或者说出来的话变得含糊不清。家人问一句简单的问题,回答却断断续续。 几分钟后又恢复正常,于是就当成紧张或者情绪问题。殊不知,语言功能受损是脑部特定区域缺血的典型表现。尤其是左侧大脑半球供血不足时,更容易影响表达能力。 数据显示,在急性脑梗患者中,语言障碍出现率可达三分之一以上。而在真正发作前,部分人已经有过短暂性语言异常。换句话说,突然说不出话,并不是单纯“舌头打结”。  尤其是没有明显情绪波动时出现,更要警惕。再者,如果同时伴有手部动作笨拙或面部表情异常,风险更高。在笔者看来,语言异常是一个非常重要的信号。 它直接反映了脑部功能的变化,而脑细胞对缺血非常敏感。哪怕只是短暂几分钟,也应尽早检查。 与此同时,单侧肢体无力或麻木也是一个关键异常。很多人会突然感觉一侧手臂发麻,拿东西不稳,甚至走路时一条腿拖着走。几分钟后又恢复,于是觉得是睡姿不对或者压到神经。 殊不知,这种短暂的单侧异常,往往与脑供血有关。数据显示,在脑梗患者中,超过50%的人在发作前曾出现过短暂性单侧肢体无力。换句话说,身体一侧“不听使唤”,不是偶然。 尤其是没有外伤或姿势压迫时出现,更要重视。再者,麻木和无力的区别也很重要。单纯麻木可能与神经问题有关,但如果伴随力量下降,风险更高。  在笔者看来,单侧异常比双侧更值得警惕。因为脑梗通常影响一侧大脑,而大脑控制对侧肢体。短暂的无力,就是血管短时间供血不足的直接表现。 再者,性格或情绪的突然改变,也常常被忽略。很多人会觉得自己最近脾气变差,或者变得异常沉默。家人觉得只是压力大,殊不知脑部前额叶供血异常,也会影响情绪调节。 数据显示,在部分脑梗患者中,发作前存在短暂的行为改变或情绪波动。换句话说,性格“大变”并不总是心理问题。尤其是原本性格稳定的人,突然变得暴躁、冷漠或反应迟钝,更要警惕。 再者,如果这种变化伴随注意力下降或记忆短暂缺失,更要提高警觉。 在笔者看来,大脑不仅负责运动和语言,也负责情绪和判断。供血不足时,最先受影响的往往是这些高级功能。很多人觉得情绪变化不算病,结果延误了真正的风险。  总的来说,这四类异常有一个共同点,就是短暂而反复。它们不一定持续,不一定疼痛,但却具有指向性。 数据显示,短暂性脑缺血发作后一年内发生脑梗的风险可达10%以上,其中一半发生在前三个月。换句话说,早期信号如果被忽视,真正的发作可能随时到来。 在笔者看来,关键不是恐慌,而是及时行动。出现上述异常时,应尽快到医院做血管和脑部检查,而不是等到症状严重。 此外,还要提醒一点,脑梗的高危因素包括高血压、糖尿病、高血脂和吸烟。若本身存在这些基础疾病,更应对异常保持敏感。尤其是近期天气变化大、作息不规律时,更容易诱发血管波动。 换句话说,风险从来不是单一因素,而是多个因素叠加。  在笔者看来,身体给出的信号不会无缘无故出现。短暂视力异常、语言障碍、单侧无力、情绪突变,这些都不是简单的疲劳。认真对待,比侥幸更重要。 很多人晚饭一吃就是六点七点,觉得早点吃完可以早点消化、睡得好,但医学研究发现,这种做法如果长期坚持,不到半年,胰腺就会出现明显变化。胰腺不是简单的消化器官,它负责分泌胰岛素和消化酶,是血糖调节和营养吸收的重要角色。 晚餐吃得太早,看似省事,但身体里的生物钟和胰腺功能其实会被悄悄影响。人们可能没注意,晚餐太早会让胃肠空腹时间拉长,胰腺分泌胰酶的节律会被打乱。正常情况下,胰腺会根据餐后血糖水平分泌胰岛素,如果长时间空腹,胰腺也会提前进入休息状态。  但晚餐太早,尤其是下午五点左右就吃完,到了晚间睡觉前的几小时,血糖仍然处于较低水平,胰腺会出现反复的收缩和放松循环,这种不规律容易让胰腺细胞出现轻微应激状态。研究表明,这种应激在持续12周左右就可能出现可测量的胰腺功能变化,包括胰岛β细胞活性下降。 不仅如此,长期晚餐过早的人群,血糖波动幅度可能增加。晚餐早、睡眠又相对固定,夜间肝糖释放和胰岛素分泌的时间不匹配,导致血糖低谷出现频率增高。低血糖会促使胰腺分泌更多胰高血糖素来维持血糖稳定,这样就形成了胰腺负荷增加的循环。 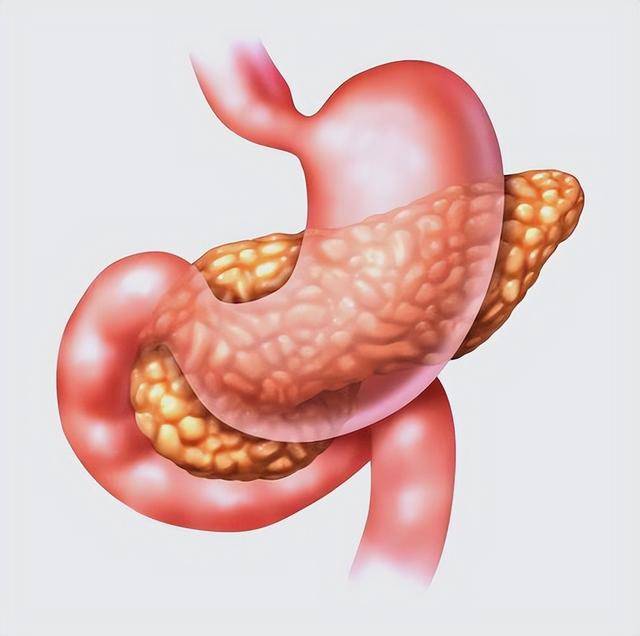 一项对300例成年人进行监测的研究发现,晚餐早于正常时间一小时以上的人,夜间空腹血糖比对照组高出平均0.4毫摩尔每升,同时胰腺应激标志物如C肽浓度出现明显升高。再看胰腺的消化功能,晚餐太早也会影响胰酶分泌节律。 胰腺会根据食物进入小肠的时间,分泌适量胰脂肪酶和胰蛋白酶。如果晚餐提前,晚上身体仍处于半空腹状态,胰腺的消化酶分泌节律被提前,第二天早餐可能出现消化酶不足的情况,导致脂肪吸收效率下降,营养吸收不均衡,长期下来甚至可能影响胆汁排泄和脂溶性维生素吸收。 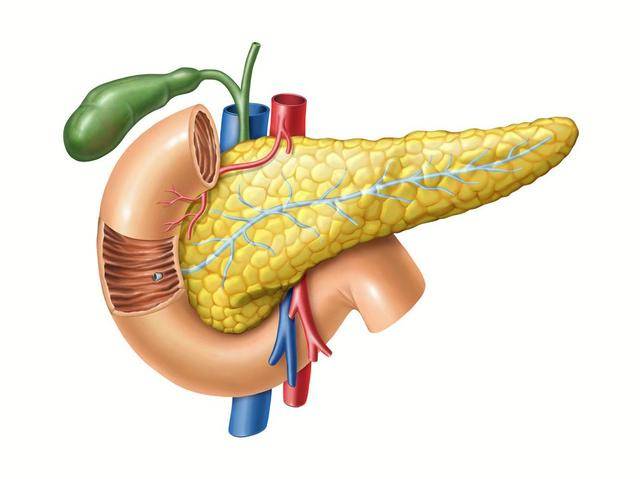 这种变化大多在连续早晚餐3个月以上就能观察到。还有一个微妙变化是胰腺局部血流。胰腺需要足够血液供应才能高效分泌胰岛素和胰酶,晚餐时间过早会改变夜间血流分布。血液更多流向脑部和肌肉,胰腺供血相对减少,长期这样,胰腺细胞代谢活性降低,可能出现轻度慢性低氧状态。 这种低氧状态不会马上出现症状,但从细胞层面讲,会影响胰岛素合成和消化酶储备量,对血糖调控和营养吸收产生潜在影响。食物类型也加剧了胰腺负荷。如果晚餐过早且偏高脂、高蛋白,胰腺需要提前分泌较多胰酶。 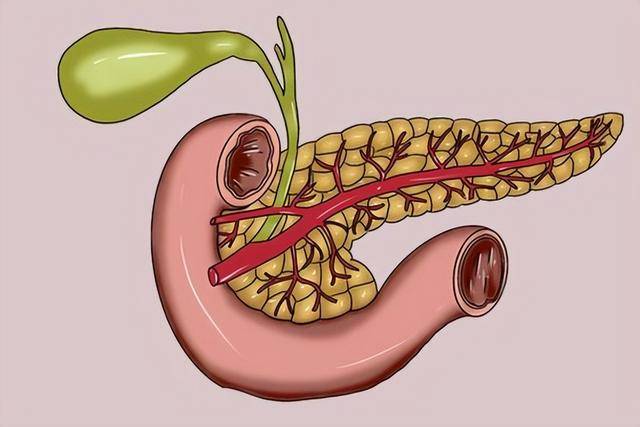 研究显示,高脂饮食在晚餐过早情况下,会让胰腺脂肪酶分泌峰值提前,夜间空腹时胰腺仍处于高分泌状态,增加胰腺应激。若再加上睡前饮水或零食,胰腺被迫在夜间反复工作,长期下来可能出现细胞功能下降和代谢调节延迟。 值得注意的是,这些变化在不超过半年就可以观察到。临床跟踪实验发现,连续12到20周晚餐过早的人群,胰岛β细胞功能下降约8%-12%,夜间C肽和血糖波动增加,胰酶分泌峰提前,同时胰腺局部血流指标略下降。这说明身体虽然能适应,但胰腺已经在悄悄改变。  从营养角度看,晚餐提前也会让睡前能量需求与摄入不匹配。胰腺为了维持血糖稳定,需要增加胰高血糖素和胰酶分泌频率。这种额外负荷可能加速胰腺疲劳,长期会影响胰岛素敏感性,增加糖尿病风险。 统计数据显示,晚餐过早且夜间空腹时间超过12小时的人群,空腹血糖水平比正常晚餐者高出平均0.3-0.5毫摩尔每升,糖化血红蛋白轻度升高。这些发现提醒人们,晚餐吃太早不仅仅是消化时间提前的问题,更是胰腺功能调节和整体代谢的一个重要信号。  长期忽略这种规律,可能导致血糖控制、营养吸收和胰腺健康的综合影响。总而言之,如果晚餐经常提前,胰腺会出现胰岛β细胞功能轻度下降、胰酶分泌节律提前和局部血流减少三种变化。这些变化不一定立刻带来不适,但从细胞和功能层面已经开始调整。 |
|